Tiapridal Tabl 100 mg Blist 20 Stk
Dieses Medikament darf gemäss dem schweizerischen Heilmittelgesetz nur auf Rezept versandt werden
Tiapridal Tabl 100 mg 20 Stk
Wichtige Hinweise
Patienteninformation
Swissmedic-genehmigte Patienteninformation
Tiapridal®
Was ist Tiapridal und wann wird es angewendet?
Tiapridal ist ein Arzneimittel, das auf das Zentralnervensystem einwirkt. Es kann zur Behandlung von schweren Bewegungsstörungen aufgrund von Chorea Huntington bei Erwachsenen und von schweren Tics bei Kindern, Jugendlichen und Erwachsenen angewendet werden, vorausgesetzt, letztere haben auf eine nichtmedikamentöse Behandlung nicht angesprochen. Es wird ausschliesslich auf Verschreibung des Arztes bzw. der Ärztin angewendet.
Wann darf Tiapridal nicht eingenommen / angewendet werden?
Tiapridal darf nicht angewendet werden
- falls Sie auf Tiaprid oder einen der Hilfsstoffe allergisch sind,
- bei prolaktinabhängigem Tumor, wie etwa Brust- oder Hirnanhangsdrüsenkrebs,
- bei Phäochromozytom (ein Tumor der Nebenniere),
- falls Sie andere Medikamente einnehmen, die Levodopa enthalten,
- bei Parkinson-Krankheit,
- während der Stillzeit.
Wann ist bei der Einnahme / Anwendung von Tiapridal Vorsicht geboten?
Sie müssen Ihren Arzt bzw. Ihre Ärztin informieren, wenn Sie an einer der folgenden Krankheiten leiden:
- Niereninsuffizienz,
- Epilepsie,
- Herzerkrankung,
- sonstige psychische Störungen, insbesondere dann, wenn Sie älter sind
oder wenn Sie
- Risikofaktoren für einen Schlaganfall (Hirnschlag) aufweisen,
- thromboembolische Risikofaktoren (Lungenembolie, tiefe Venenthrombose) aufweisen.
In diesem Fall wird Ihr Arzt bzw. Ihre Ärztin Sie entweder noch sorgfältiger überwachen oder Ihnen ein anderes Arzneimittel verschreiben.
Verzichten Sie während der Behandlung auf den Konsum alkoholischer Getränke.
Brechen Sie bei unerklärlichem Fieber oder Infektion die Einnahme des Medikaments ab und informieren Sie sofort Ihren Arzt bzw. Ihre Ärztin. In der Tat kann das Medikament manchmal eine Abnahme der Anzahl der weissen Blutkörperchen bewirken.
Brechen Sie bei unerklärlichem Fieber, das von einem unregelmässigen Puls, Muskelsteifigkeit und Bewusstseinsstörungen begleitet wird, die Einnahme des Medikaments ab und informieren Sie sofort Ihren Arzt bzw. Ihre Ärztin. Es könnte sich um das maligne Neuroleptikasyndrom (selten) handeln, das notfallmässig behandelt werden muss.
Bei starken Kopfschmerzen und anfallsartigem Anstieg des Blutdrucks brechen Sie die Einnahme des Medikaments ab und informieren Sie sofort Ihren Arzt bzw. Ihre Ärztin.
Tiapridal beeinträchtigt die Reaktionsfähigkeit und die Fähigkeit, Werkzeuge oder Maschinen zu bedienen; es wird zur Behandlung schwerer neurologischer Erkrankungen verschrieben. Dieser Effekt wird durch Alkohol verstärkt. Es empfiehlt sich daher, kein Fahrzeug zu führen und keine potenziell gefährlichen Maschinen zu bedienen.
Informieren Sie Ihren Arzt oder Apotheker bzw. Ihre Ärztin oder Apothekerin, wenn Sie
- an anderen Krankheiten leiden,
- Brustkrebs in der Vorgeschichte haben (weil dieses Medikament den Spiegel eines Hormons namens «Prolaktin» erhöhen kann),
- Allergien haben oder
- andere Arzneimittel (auch selbstgekaufte!) einnehmen oder äusserlich anwenden, insbesondere Schmerzmittel, Hustenmittel, sowie Mittel gegen Allergien, Epilepsie, Depression und Bluthochdruck,
- wenn bei Ihnen während der Behandlung mit Tiapridal, und insbesondere, wenn Sie bereits andere Arzneimittel gegen psychische Erkrankungen einnehmen, Fieber und/oder eine Muskelsteife auftreten.
Darf Tiapridal während einer Schwangerschaft oder in der Stillzeit eingenommen / angewendet werden?
Tiapridal darf nicht während der Schwangerschaft eingenommen werden, es sei denn, der Arzt erachtet dies für unbedingt erforderlich.
Informieren Sie Ihren Arzt bzw. Ihre Ärztin, wenn Sie eine Frau im gebärfähigen Alter sind und keine wirksame Empfängnisverhütung anwenden, wenn Sie schwanger sind oder glauben, schwanger zu sein.
Bei Anwendung von Tiapridal im letzten Drittel der Schwangerschaft können Nebenwirkungen wie Zittern, Muskelsteifigkeit, Muskelschwäche, Schläfrigkeit, Unruhe, Atembeschwerden oder Ernährungsstörungen beim Neugeborenen auftreten.
Wenn Sie schwanger werden, informieren Sie sofort Ihren Arzt bzw. Ihre Ärztin, um mit ihm bzw. ihr die weitere Behandlung zu besprechen. Sie dürfen auf keinen Fall von sich aus die Einnahme des Medikaments beenden. Wenn das Medikament plötzlich abgesetzt wird, kann dies ernste Auswirkungen haben.
Informieren Sie ausserdem sofort Ihren Frauenarzt bzw. Ihre Frauenärztin sowie Ihren Entbindungspfleger bzw. Ihre Hebamme über alle Medikamente, die Sie während der Schwangerschaft einnehmen. Dies gilt umso mehr, wenn Ihr Kind nach der Geburt eins der oben beschriebenen Anzeichen zeigt. Verzichten Sie auf das Stillen, solange Sie mit Tiapridal behandelt werden. Nehmen Sie dieses Medikament nicht ein, wenn Sie Ihr Kind stillen oder künftig stillen wollen.
Wie verwenden Sie Tiapridal?
Halten Sie sich streng an die Verordnung Ihres Arztes bzw. Ihrer Ärztin.
Bei schweren Fällen von Chorea Huntington kann die Dosis zur Einleitung der Behandlung bis zu 1200 mg täglich betragen. Die Erhaltungsdosis liegt dann zwischen 300 und 600 mg täglich.
Zur Behandlung von Tics, die auf eine nichtmedikamentöse Behandlung nicht ansprechen, erhalten 7- bis 12-jährige Kinder 50 mg (½ Tablette) 2- oder 3-mal täglich. Ab 12 Jahren beträgt die Dosis in diesem Fall 100 mg (1 Tablette) 3-mal täglich.
Bei Niereninsuffizienz muss die Dosierung angepasst werden.
Die Wirkung von Tiapridal bei Kindern von unter 6 Jahren wurde nicht untersucht.
Überdosis: Wenn Sie grosse Mengen des Medikaments eingenommen haben, konsultieren Sie sofort Ihren Arzt bzw. Ihre Ärztin.
Ändern Sie nicht von sich aus die verschriebene Dosierung. Wenn Sie glauben, das Arzneimittel wirke zu schwach oder zu stark, so sprechen Sie mit Ihrem Arzt oder Apotheker bzw. mit Ihrer Ärztin oder Apothekerin.
Welche Nebenwirkungen kann Tiapridal haben?
Folgende Nebenwirkungen können bei der Einnahme von Tiapridal auftreten:
Häufig (betrifft 1 bis 10 von 100 Anwendern)
Am häufigsten sind Schlaflosigkeit, Ruhelosigkeit, Gleichgültigkeit, Schwindel, Kopfschmerzen, Schläfrigkeit und Müdigkeit. Tiaprodal kann zudem Hormonschwankungen verursachen, die bei Absetzen des Medikaments wieder verschwinden: Ausbleiben der Menstruation, Milchausfluss, Vergrösserung des Brustvolumens und sexuelle Störungen.
Es kann auch zu Zittern, Muskelsteifigkeit, Bewegungsverminderung sowie erhöhter Speichelproduktion, Spätdyskinesie oder einem malignen neuroleptischen Syndrom kommen. Informieren Sie in solchen Fällen Ihren Arzt bzw. Ihre Ärztin, damit er bzw. sie Ihnen ein ergänzendes Medikament verschreiben kann.
Gelegentlich (betrifft 1 bis 10 von 1000 Anwendern)
Gelegentlich wurden auch Gewichtszunahme, Verwirrtheitszustände, Halluzinationen, Krämpfe, Synkope, Halskehre sowie Krämpfe der Augen- und Kiefermuskulatur, Verstopfung, Hautausschläge, Bewegungsstörungen und, vor allem bei älteren Patienten, Sturzneigung beobachtet.
Des Weiteren kann Hypotonie (niedriger Blutdruck) auftreten, typischerweise in Form einer orthostatischen Hypotonie (Schwindel aufgrund von Blutdruckabfall beim Wechsel der Körperhaltung, z.B. beim Aufstehen). Hiervon sind vor allem ältere Patienten betroffen. Patienten höheren Alters sollten sich daher besonders vorsichtig verhalten, um Stürze zu vermeiden.
Selten (betrifft 1 bis 10 von 10'000 Anwendern)
Seltener sind folgende Nebenwirkungen beobachtet worden:
- hohes Fieber mit Muskelsteifigkeit und Bewusstseinstrübung
- Herzrhythmusstörungen
- venöse Thromboembolien, d.h. Blutgerinnsel, die Blutgefässe verstopfen (z.B. Lungenembolie, begleitet von Schmerzen und Atemnot; tiefe Venenthrombose mit schmerzhafter Verhärtung der Wade)
- Hyponatriämie (zu niedriger Natriumspiegel im Blut)
- Überschuss des ADH-Hormons (SIADH)
- Rückfluss von Flüssigkeit in die Bronchien
- erhöhte Leberenzyme im Blut
- Rhabdomyolyse (Zerstörung von Skelettmuskelfasern), Sturzneigung, insbesondere bei älteren Patienten
- Atemdepression bei gleichzeitiger Einnahme von Tiaprodal und zentral dämpfenden Arzneimitteln
- Verdauungsstörungen mit Verstopfung, Darmverschluss oder Ileus.
Alle genannten Beschwerden müssen als medizinische Notfälle behandelt werden.
Unerklärliche Infektionen oder Fieber können Anzeichen einer Anomalie im Blut sein (siehe «Wann ist bei der Anwendung von Tiapridal Vorsicht geboten?») und erfordern unmittelbar einen Bluttest.
Bei Anwendung von Tiapridal im letzten Drittel der Schwangerschaft sind folgende Symptome bei Neugeborenen beobachtet worden (Häufigkeit unbekannt): Zittern, Muskelsteifigkeit, Schwäche, Schläfrigkeit, Unruhe, Atembeschwerden, Ernährungsstörungen.
Sehr selten (betrifft weniger als 1 von 10'000 Anwendern)
Folgende unerwünschte Wirkungen wurden sehr selten ebenfalls berichtet: unwillkürliche Bewegungen der Zunge und Gesichtsmuskulatur, Verlangsamung und Verminderung der Bewegungen, maskenhaftes Gesicht mit vermindertem Blinzelreflex, Muskelsteifigkeit und Zittern im Ruhezustand.
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker bzw. Ihre Ärztin oder Apothekerin. Dies gilt insbesondere auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind.
Was ist ferner zu beachten?
Dieses Arzneimittel darf nur bis zu dem auf dem Behälter mit «EXP» bezeichneten Datum verwendet werden.
Lagerungshinweis
Tiapridal in der Originalpackung, bei einer Temperatur unter 30°C und ausser Reichweite von Kindern aufbewahren.
Weitere Hinweise
Weitere Auskünfte erteilt Ihnen Ihr Arzt oder Apotheker bzw. Ihre Ärztin oder Apothekerin. Diese Personen verfügen über die ausführliche Fachinformation.
Was ist in Tiapridal enthalten?
Wirkstoffe
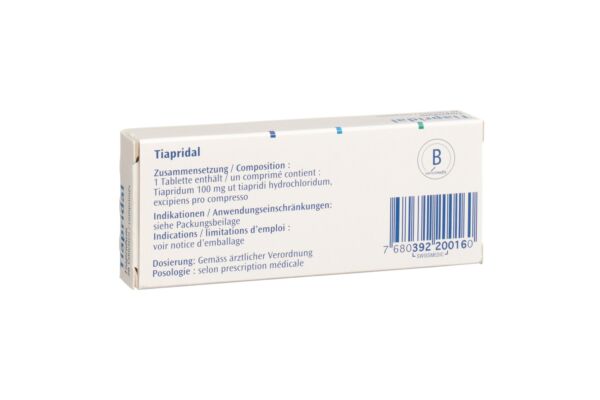
1 Tablette enthält 100 mg Tiaprid-Base als Hydrochlorid.
Hilfsstoffe
und Hilfsstoffe
Zulassungsnummer
39220 (Swissmedic)
Wo erhalten Sie Tiapridal? Welche Packungen sind erhältlich?
In Apotheken nur gegen ärztliche Verschreibung.
Tabletten zu 100 mg: Packungen zu 20 und 50 Tabletten.
Zulassungsinhaberin
Neuraxpharm Switzerland AG, 6330 Cham
Diese Packungsbeilage wurde im Januar 2021 letztmals durch die Arzneimittelbehörde (Swissmedic) geprüft.